- Đăng nhập
- Đăng ký
- ×
Vui lòng đăng nhập hoặc đăng ký để gửi bình luận
Khi nhấn đăng nhập đồng nghĩa với việc bạn đã đồng ý với điều khoản sử dụng của báo Dân Việt
Đăng nhập
Họ và tên
Mật khẩu
Mã xác nhận

Đăng ký
Xin chào, !
Bạn đã đăng nhập với email:
Đăng xuất

Tất bật với các ca hội chẩn, họp hành, chuẩn bị cho bệnh nhân phi công người Anh chuyển sang Bệnh viện Chợ Rẫy để điều trị tiếp, bác sĩ Nguyễn Thanh Phong chỉ giành cho chúng tôi được một khoảng thời gian ít ỏi để trò chuyện về 65 ngày gian nan chiến đấu giành sự sống cho bệnh nhân Covid-19 đặc biệt này.
Không hề giống bất cứ ca nhiễm Covid-19 nào mà bệnh viện tiếp nhận trước đó, bác sĩ Nguyễn Thanh Phong vẫn còn nhớ in ngày 18/3, khi bệnh nhân phi công người Anh được xác định dương tính với virus SARS-CoV-2 và chuyển đến bệnh viện.
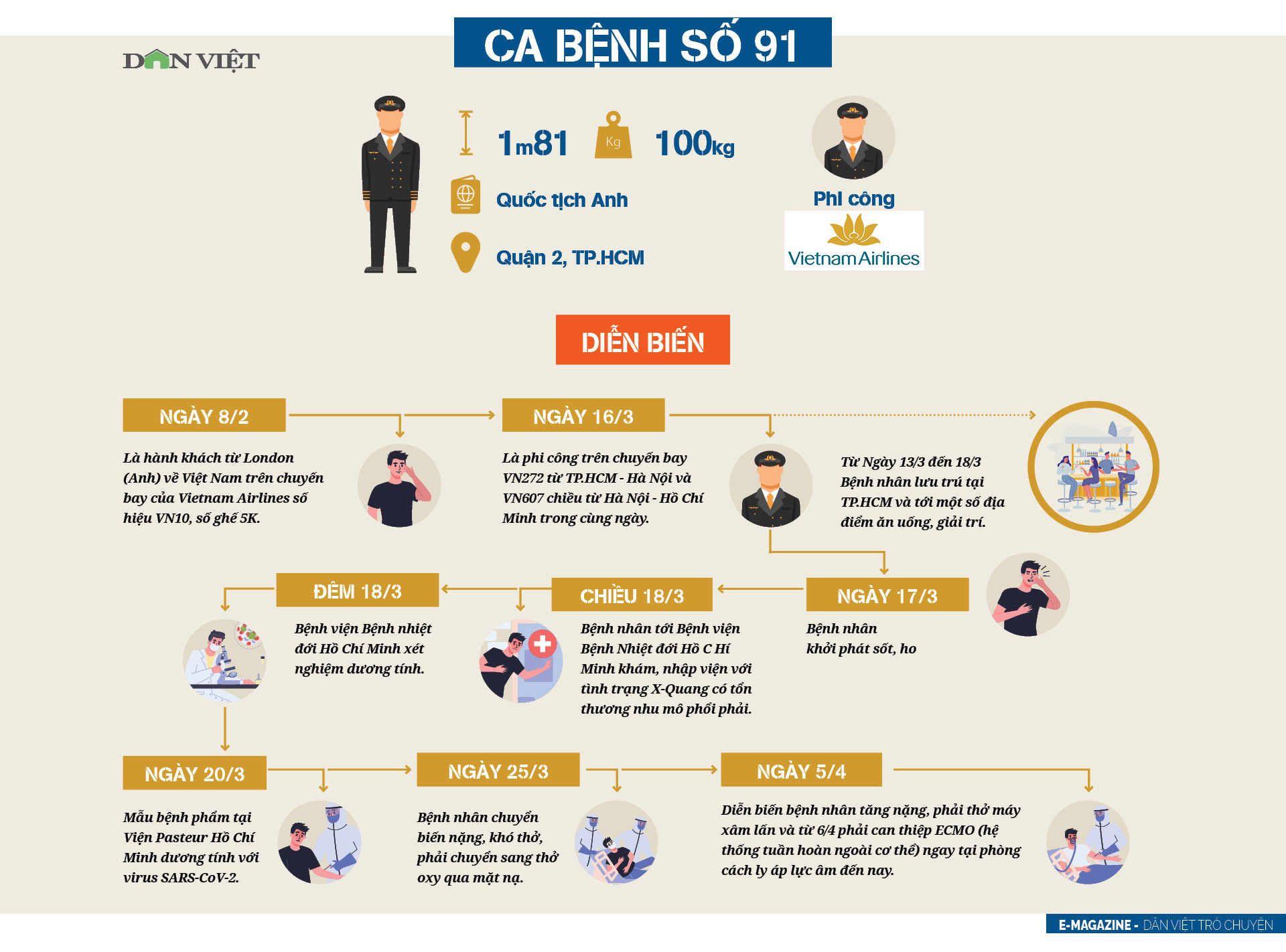
Mặc dù bệnh nhân còn trẻ, chỉ 43 tuổi, không có bệnh nền, cao 1m81, nặng 100kg, chỉ số BMI trên 30 ở ngưỡng béo phì, nhưng nhìn kết quả xét nghiệm với tải lượng virus cao gấp nhiều lần người khác, kinh nghiệm 23 năm làm truyền nhiễm khiến bác sĩ Phong cảnh giác nhận định: "Bệnh nhân trẻ tuổi, không có bệnh nền nhưng béo phì là một nguy cơ của Covid-19, không thể chủ quan".
Bệnh nhân hoàn toàn khỏe mạnh trước khi mắc bệnh, lại không thuộc nhóm nguy cơ có thể tử vong do Covid-19, vì sao tình trạng bệnh nhân lại chuyển nặng quá nhanh như vậy, thưa bác sĩ?
- Khi vào viện, bệnh nhân vẫn tỉnh táo, đi lại khỏe mạnh, chỉ không ăn được thức ăn Việt Nam, thực sự là có một chút không phối hợp của bệnh nhân với bệnh viện trong thời gian đầu. Một hai ngày đầu tiên, điều dưỡng đưa đồ ăn vào, bệnh nhân chỉ ăn chút xíu rồi bỏ, kêu không ăn được vì nhiều gia vị quá. Chúng tôi cũng hỏi xem anh thích ăn gì để bệnh viện mua, uống sữa được không nhưng bệnh nhân từ chối hết. Mãi đến khi liên lạc được với một đồng nghiệp của bệnh nhân trong cùng tổ bay, người này đặt đồ ăn riêng cho viên phi công, bệnh nhân khi đó mới chịu ăn.
Những ngày đầu bệnh nhân còn tỉnh táo thì khá vui vẻ, xem phim, lướt mạng đọc tin tức. Chúng tôi vẫn nói vui với nhau là bác sĩ hàng ngày ngoài việc vào thăm bệnh, kiểm tra sức khỏe thì còn có thêm nhiệm vụ mang điện thoại, iPad của bệnh nhân… đi sạc pin.
Khi bệnh nhân ăn được thì tình trạng suy hô hấp lại tăng dần. Ngày đầu bệnh nhân ăn hết suất, ngày thứ hai ăn ít hơn, đến ngày thứ 3 là đã phải dừng ăn toàn bộ vì hô hấp tiến triển nặng. Từ ban đầu là hỗ trợ hô hấp thở oxy mũi, ngày 25/3 phải chuyển sang thở oxy qua mặt nạ, đến ngày 5/4 phải thở máy xâm lấn và từ 6/4 phải can thiệp ECMO (hệ thống tuần hoàn ngoài cơ thể) ngay tại phòng cách ly áp lực âm.
Chúng tôi nhận định, bệnh nhân tiến triển nhanh và nặng vì trong quá trình điều trị, hệ miễn dịch của bệnh nhân đã phản ứng quá mức khi bị virus SARS-CoV-2 tấn công. Cơ thể tiết ra nhiều chất cytokine, còn gọi là hội chứng "cơn bão cytokine", chống lại chính cơ thể, gây ảnh hưởng các phủ tạng. Phổi bệnh nhân vừa bị tổn thương do virus, vừa do chính cơ thể tiết ra chất chống viêm làm ảnh hưởng.
65 ngày “cân não” giành giật sự sống cho bệnh nhân phi công người Anh - Báo Dân Việt
Trong quá trình điều trị cho bệnh nhân, đã bao nhiêu lần các bác sĩ rơi vào tình trạng "đứng tim" vì diễn biến quá bất ngờ?
- Ngay trong tuần đầu tiên, chúng tôi đã vấp phải hàng loạt sự cố không hề lường trước, thậm chí chưa từng có trong phác đồ. Khi can thiệp ECMO, bệnh nhân phải dùng thuốc kháng đông Heparin. Tuy nhiên anh vừa bị rối loạn đông máu do Covid-19, đồng thời mắc thêm hội chứng HIT - giảm tiểu cầu do dị ứng với Heparin, nguy cơ chảy máu cao, đe dọa tính mạng nên chúng tôi bắt buộc phải dừng loại thuốc này.
Tìm hiểu trên y văn thế giới thì có báo cáo về việc sử dụng thuốc kháng đông bằng tĩnh mạch, nhưng thuốc này chưa từng được sử dụng tại Việt Nam, chúng tôi phải báo cáo lên Bộ Y tế, làm thủ tục nhập thuốc về từ Đức. Phải mất 10 ngày thuốc mới về tới nơi, câu hỏi đặt ra là trong 10 ngày chờ đợi đó, bệnh nhân phải dùng thuốc gì? Không có thuốc kháng đông thì không thể chạy ECMO, mà không chạy ECMO bệnh nhân sẽ tử vong.
Chúng tôi lại liên tục hội chẩn, tìm kiếm, tìm hiểu tra sách vở, tài liệu. Bệnh quá mới, chưa có thuốc đặc hiệu, chưa có vắc xin, chúng tôi cứ vừa làm vừa mày mò. Cái khó ló cái khôn, cuối cùng chúng tôi quyết định cho bệnh nhân dùng tạm loại thuốc kháng đông bằng đường uống Xarelto. Thuốc này chưa từng có trong phác đồ, là thuốc điều trị và dự phòng huyết khối, ít ảnh hưởng rối loạn đông máu.
Rất may là bệnh nhân lại đáp ứng được với thuốc này trong 7 ngày, đến ngày thứ 8 bắt đầu có dấu hiệu không ổn. Ngày thứ 9 dấu hiệu nhiều hơn thì đến ngày thứ 10 có thuốc kháng đông tĩnh mạch về. Chúng tôi thở phào nhẹ nhõm vì đã có thuốc. Với thuốc kháng đông tĩnh mạch, bệnh nhân đáp ứng tốt và sử dụng thuốc đó cho đến thời điểm hiện nay.
Rồi đến lần phải mở nội khí quản cho bệnh nhân vì bệnh nhân thở máy quá lâu, cấp thiết phải mở nội khí quản để giảm bớt "không gian chết" từ khí quản đến phổi, giúp phổi hoạt động tốt hơn, dẫn lưu đàm nhớt cho bệnh nhân để giúp bệnh nhân nhanh cai máy mở… nhưng khi bác sĩ vừa đặt ống nội khí quản loại đắt tiền, hiện đại nhất thì máu phun ra xối xả, chúng tôi vừa phải cầm máu, vừa thay ống khác.
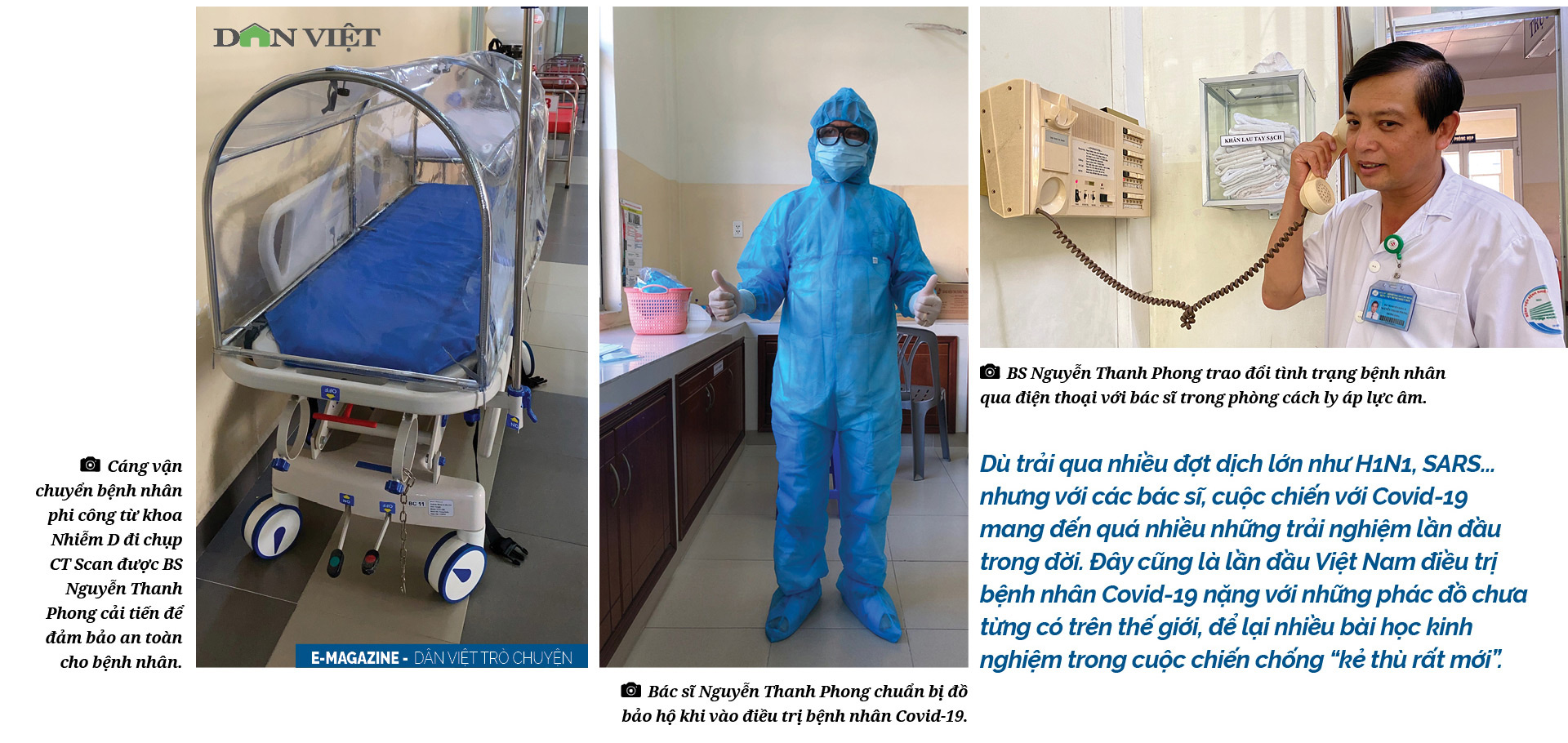
Vài ngày sau thì bệnh nhân bị tràn khí màng phổi, nhưng khi đặt ống dẫn lưu khí thì máu lại tràn ra. Rồi những lần đưa bệnh nhân đi chụp CT Scan cũng là những chuyến đi vất vả, vì bệnh nhân nằm ở tầng trên, phòng chụp CT Scan ở tầng dưới, mỗi lần đi chụp ngoài việc phong tỏa, khử trùng quãng đường dẫn đến 2 khoa thì buộc phải chuyển theo tất cả máy thở, máy ECMO đi cùng bệnh nhân vì chỉ cần rời máy ra là bệnh nhân tử vong. Chỉ một đoạn đường ngắn thôi nhưng chúng tôi cũng "toát mồ hôi" cho mỗi lần chụp này.
Từ cáng chuyển bệnh thông thường, tôi đã tìm cách lắp đặt thêm màng che để giúp đảm bảo bệnh nhân ít bị ảnh hưởng nhất trong quá trình di chuyển.
Quả thật, có quá nhiều tình huống xảy ra liên tiếp trên cùng một bệnh nhân trong một thời gian ngắn khiến chúng tôi không ít lần "đứng tim". Tất cả những kỹ thuật hiện đại nhất, tối tân nhất của hồi sức cấp cứu đều được áp dụng cho bệnh nhân này chỉ với một mục đích duy nhất: Không để bệnh nhân tử vong.
6 tuần liên tiếp, tôi và các đồng nghiệp trong khoa không biết nhà là gì, nếu không trực bệnh viện thì cùng về khách sạn cách ly để nghỉ tạm. Có khi tôi không để ý hôm nay là thứ mấy, ngày mấy, vì hầu như ai cũng phải làm thêm giờ, túc trực bệnh viện thường xuyên, bất kể cuối tuần, đêm hôm. Với chúng tôi, đó là những ngày rất cực, rất quá tải, rất mệt, thậm chí đến lúc ngủ cũng nằm mơ thấy phác đồ điều trị cho phi công. Mỗi lần rời phòng bệnh, cởi bỏ lớp quần áo bảo hộ bên ngoài mới thấy quần áo bên trong ướt đẫm tự bao giờ, có thể vắt ra nước.
Đó có thể nói là những ngày "không ăn không ngủ" dốc sức cứu người bệnh, nhưng khi phải đứng trước những khó khăn không lường được thì bác sĩ có cần đến những sự trợ giúp khác hay không?
- Ngay khi bệnh nhân phi công chuyển nặng, phải can thiệp ECMO, một nhóm chat online được thành lập, quy tụ những chuyên gia hàng đầu về chuyên ngành hồi sức, truyền nhiễm, huyết học, hô hấp, vi sinh lâm sàng, dược lâm sàng... tập trung theo dõi và hội chẩn.
Đó là các chuyên gia đến từ Bệnh viện Bệnh Nhiệt đới, Bệnh viện Chợ Rẫy như Phó Giáo sư Phạm Thị Ngọc Thảo (Phó Giám đốc Bệnh viện Chợ Rẫy), Tiến sĩ Nguyễn Văn Vĩnh Châu (Giám đốc Bệnh viện Bệnh Nhiệt đới TP.HCM), Tiến sĩ Phan Thị Xuân (Trưởng khoa Hồi sức cấp cứu ICU Bệnh viện Chợ Rẫy), Tiến sĩ Nguyễn Văn Hảo (Trưởng khoa Hồi sức cấp cứu chống độc người lớn, Bệnh viện Bệnh Nhiệt đới TP.HCM), bác sĩ Nguyễn Thanh Phong (Trưởng khoa Nhiễm D, Bệnh viện Bệnh Nhiệt đới TP.HCM), bác sĩ Nguyễn Thanh Trường...
Tình hình bệnh nhân được cập nhật, thảo luận liên tục 24/7, chúng tôi phải bàn cụ thể chi tiết, cân nhắc từng loại thuốc, từng biểu hiện bệnh, từng liệu pháp điều trị… khi nào có sự nhất trí cao mới chính thức áp dụng cho bệnh nhân. Dù không trực tiếp chăm sóc bệnh nhân, họ là những người thầm lặng đưa ra quyết định sống còn cho nam phi công.
Trong phòng cách ly áp lực âm của bệnh nhân phi công người Anh luôn luôn có một bác sĩ và 2 điều dưỡng luân phiên trực 24/24h để theo dõi từng biến động nhỏ nhất, dù chỉ là một vết tấy sưng nơi cắm ống truyền hoặc một bất thường nhỏ trong chạy máy, bác sĩ và điều dưỡng trực lập tức chụp hình ảnh báo cáo cho nhóm chuyên gia để các bác sĩ phân tích và tìm hướng xử lý.
Tiếp đó là những cuộc họp trực tuyến thường xuyên với Hội đồng chuyên môn của Bộ Y tế để các chuyên gia đầu ngành trong cả nước đánh giá, phân tích và chỉ đạo hướng điều trị.
Đã 65 ngày trôi qua, nếu được nói một câu về ca bệnh này, bác sĩ sẽ nói gì?
- Có thể nói, chúng ta đã thành công giai đoạn đầu trong việc điều trị cho bệnh nhân phi công. Bởi vì chỉ riêng việc giữ cho một bệnh nhân thở máy, lọc máu kéo dài (gần 50 ngày - PV) mà không tử vong cũng đã có thể coi là một thành công. Rồi bệnh nhân này cứ âm tính lại dương tính rồi lại âm tính đến 5-7 lần, nhưng đến thời điểm này, chúng tôi có thể khẳng định bệnh nhân đã được điều trị hết Covid-19 bởi bệnh viện đã thực hiện cấy virus và xác định, bệnh nhân đã không còn virus SARS-CoV-2 hoạt động.
Nếu bây giờ xét nghiệm chẳng may ra kết quả dương tính thì đó cũng chỉ là xác virus còn tồn tại trong cơ thể bệnh nhân mà thôi, không có khả năng lây lan cho người khác. Tuy nhiên, đã hơn 10 ngày với 6 lần xét nghiệm thì bệnh nhân đều âm tính với SARS-CoV-2.
Nặng nhất là tình trạng phổi của phi công này. Phổi bệnh nhân cứ đông đặc nặng dần. Lần chụp CT Scan đầu tiên hôm 12/5 thấy tình trạng xơ hóa đông đặc toàn bộ hai phổi, chỉ khoảng 10% vùng phổi còn hoạt động, bệnh nhân sẽ tử vong nếu rời máy hỗ trợ sự sống. Sau một tuần điều trị, đến ngày 18/5, bệnh nhân chụp CT Scan lần hai, xác định phổi có những dấu hiệu phục hồi 20-30%. Các thông số trên ECMO và máy thở đã cải thiện.
Bệnh nhân hết sốt, sinh hiệu tạm ổn, chỉ số oxy cũng tạm ổn, lượng nước tiểu nhiều chứng tỏ thận cũng đã hồi phục chức năng. Đây là điều rất đáng mừng, vì nếu tình hình tiến triển khả quan như vậy, rất có thể bệnh nhân sẽ không cần phải ghép phổi nếu phổi hồi phục được 40 – 50%.
Mặc dù chúng ta vẫn nhận định ghép phổi là phương án tốt nhất nhưng đây cũng là một việc làm rất khó.
Đã có rất nhiều người đăng ký xin hiến phổi cho bệnh nhân phi công người Anh này nhưng với tình trạng phổi cũng như thể trạng của bệnh nhân hiện nay, nếu ghép phải cần nguyên cả 2 lá phổi chứ không thể chỉ ghép một phần. Việc này chỉ có thể thực hiện được ở người cho chết não. Đó là còn chưa kể đến việc xác định phổi đó có phù hợp với bệnh nhân hay không, có đúng thời điểm hay không.
Thực hiện ghép phổi đồng nghĩa với việc bệnh nhân phải sử dụng thuốc ức chế miễn dịch suốt đời. Điều này sẽ khiến cho người bệnh rất dễ nhiễm trùng bởi hệ thống miễn dịch của cơ thể đã bị ảnh hưởng, vì thế vấn đề đặt ra là phải kiểm soát nhiễm trùng thật tốt thì mới tiến hành ghép được.
Một điều tế nhị khác nữa là viên phi công này không có người thân, bạn bè gì ở Việt Nam. Khi bệnh nhân còn tỉnh táo lúc mới nhập viện, chúng tôi cũng đã hỏi thì bệnh nhân nói, ở Việt Nam không có bà con, người thân nào. Cho đến bây giờ, khi bệnh nhân chuyển nặng, rất nặng nhưng bệnh viện cũng chưa hề nhận được bất cứ liên lạc nào từ thân nhân của phi công.
TS.BS Nguyễn Văn Vĩnh Châu, Giám đốc bệnh viện cũng đã chỉ đạo phải dùng mọi cách, mọi phương tiện, mọi loại thuốc để cứu sống người bệnh. Bệnh viện xác định, chi phí điều trị cho bệnh nhân phi công đã lên đến vài tỷ, tất cả đều đang do bệnh viện tạm ứng, nếu trường hợp bệnh nhân không chi trả được, không có người thân đến chi trả thì chúng tôi sẽ kêu gọi các mạnh thường quân hỗ trợ.
Từ ca bệnh này, các bác sĩ Bệnh viện Bệnh Nhiệt đới có lẽ đã có được nhiều bài học kinh nghiệm quý báu, thưa bác sĩ?
- Chắc chắn là như vậy. Ví dụ như về máy ECMO, bệnh viện đã trang bị máy, bác sĩ cũng đã được đào tạo, tập huấn nhưng chưa từng thực hành một ca nào. Với bệnh nhân phi công này, khi có chỉ định đặt ECMO, Bệnh viện Chợ Rẫy đã cử hai bác sĩ hồi sức cấp cứu sang hỗ trợ đặt máy. Chúng tôi đã học hỏi được rất nhiều từ cách đặt máy, theo dõi máy chạy và đến giờ này có thể tự tin nói rằng, nếu sau này có ca EMCO tại Bệnh viện Bệnh Nhiệt đới TP.HCM, chúng tôi có thể tự thực hiện được mà không cần sự hỗ trợ của bệnh viện bạn.
Covid-19 là một bệnh dịch mới, cả thế giới đến giờ này vẫn không ngừng nghiên cứu, tìm hiểu, tìm các giải pháp, liệu thuốc để điều trị. Việc nghiên cứu vắc xin vẫn đang được triển khai nhưng thực tế cho thấy rất khó khăn, các nhà khoa học đang hướng sang giải pháp tìm thuốc kháng virus.
Nhiều nước đã đưa ra các giải pháp như dùng thuốc chống sốt rét, thuốc chống ký sinh trùng, thuốc HIV… để ngăn chặn virus nhưng tất cả vẫn chỉ đang là nghiên cứu. Việt Nam cũng vậy, chúng tôi vừa điều trị, vừa mày mò tìm hiểu, tìm cách tốt nhất để áp dụng.
Có thể nói, ca bệnh 91 này không chỉ được Việt Nam mà cả thế giới quan tâm theo dõi, bởi ca bệnh này quá nặng và quá mới. Nhưng từ thành công bước đầu trong quá trình điều trị bệnh nhân phi công người Anh này, chúng tôi sẽ tự tin đối phó với những bệnh nhân Covid-19 khác trong tương lai.
Kết thúc 65 ngày điều trị tại Bệnh viện Bệnh Nhiệt đới TP.HCM, bệnh nhân phi công người Anh sẽ được chuyển sang Bệnh viện Chợ Rẫy để điều trị tiếp. Bác sĩ có thể cho biết cảm xúc của mình lúc này?
- Tôi đang cùng các anh em chuẩn bị mọi công việc để bệnh nhân chuyển viện. Thật sự hơn 2 tháng gắn bó, không ít lần "đứng tim" nên với tôi, bệnh nhân cũng có sự gắn bó nhất định, khi bệnh nhân chuyển đi cũng thấy hụt hẫng, buồn vui lẫn lộn, không còn đồng hành với bệnh nhân mỗi ngày. Nhưng mục tiêu lớn nhất vẫn là sức khỏe của người bệnh.
Bệnh viện Chợ Rẫy là bệnh viện tuyến cuối của Bộ Y tế tại TP.HCM, nơi có những bác sĩ đầu ngành và trang thiết bị hiện đại chắc chắn sẽ giúp cho bệnh nhân có những cơ hội hồi phục tốt hơn.
Nếu bệnh nhân hồi phục khỏe mạnh thì thật sự phải nói đó là một "kỳ tích", đây là công sức và nỗ lực của nhiều cá nhân và tập thể, cả Bệnh viện Bệnh Nhiệt đới TP.HCM và Bệnh viện Chợ Rẫy. Nếu đến ngày bệnh nhân xuất viện, chắc chắn Bệnh viện Bệnh Nhiệt đới TP.HCM sẽ có mặt để chúc mừng.
Xin cảm ơn bác sĩ.
Báo chí nước ngoài nhìn nhận Việt Nam đang cố gắng hết sức để cứu bệnh nhân phi công Anh Hãng tin Reuters trong một bài sâu rộng về tiến trình chữa trị cho bệnh nhân 91 viết: "Nam phi công là bệnh nhân nặng nhất của Việt Nam, đang được chính phủ Việt Nam điều trị miễn phí". Dưới tiêu đề nhấn mạnh việc nỗ lực cứu mạng công dân Anh, hãng nhắc lại lần nữa trong bài rằng Việt Nam "không tiếc bất cứ gì để giữ lại cuộc sống cho người đàn ông 43 tuổi".
Đài phát thanh quốc gia Mỹ (NPR) đưa tin: "Các bác sĩ tại TP.HCM đang rất cố gắng để cứu bệnh nhân phi công nặng. Hầu hết bệnh nhân khác đã khỏi bệnh".
Báo Guardian đánh giá cao công tác chống dịch của Việt Nam và cập nhật chi tiết diễn biến về quá trình Việt Nam điều trị cho bệnh nhân phi công.
Báo New York Times theo sát nỗ lực của Việt Nam trong điều trị bệnh nhân phi công: "Các bác sĩ tại Việt Nam đang hy vọng ca ghép phổi có thể cứu sống phi công người Anh, để anh ấy không trở thành ca tử vong đầu tiên tại quốc gia Đông Nam Á này".
ECMO - Oxy hóa qua màng ngoài cơ thể (Extracorporeal membrane oxygenation) là phương pháp oxy hóa qua màng ngoài cơ thể, sử dụng một hệ tuần hoàn để thực hiện quá trình trao đổi oxy ở bên ngoài của cơ thể nhằm hỗ trợ và duy trì chức năng sống ở các bệnh nhân suy tuần hoàn hoặc suy hô hấp nặng.
Tuần hoàn ngoài cơ thể được thực hiện nhờ vào các máy tim phổi nhân tạo và phải được điều khiển bởi các bác sĩ và kỹ thuật viên chuyên ngành, có nghiệp vụ chuyên môn cao.
Đây là một hệ thống nửa kín, có thể thay thế hoàn toàn chức năng tim phổi của bệnh nhân nhờ vào hệ thống bơm phối hợp với hệ thống trao đổi khí được nối với bồn chứa ống dẫn, cannula và tim của bệnh nhân.
Hệ thống ECMO được kết nối với cơ thể bệnh nhân qua các ống nhựa (ống cannula) được đặt trong các động mạch, tĩnh mạch lớn ở chân, cổ và ngực.
Hệ thống máy ECMO lấy máu từ cơ thể bệnh nhân bơm qua màng trao đổi oxy của hệ thống phổi nhân tạo. Tại đây, dịch thẩm tách chạy xung quanh màng tạo nên sự chênh lệch về áp suất thẩm thấu và nồng độ là điều kiện để diễn ra quá trình trao đổi dịch và các chất hòa tan, đồng thời quá trình này cũng làm tăng lượng oxy trong máu và giúp đào thải bớt carbon dioxide ra ngoài.
Sau đó, bằng việc sử dụng một lực bơm bằng với sức co bóp của tim, ECMO lại giúp đưa máu đã qua trao đổi khí và chất trở về với hệ tuần hoàn của cơ thể.
Đối tượng cần sử dụng ECMO là những bệnh nhân mắc bệnh lý nặng, có nguy cơ ngừng hô hấp hoặc ngừng tuần hoàn, đe dọa đến tính mạng.
ECMO được sử dụng khi phổi không có đủ khả năng cung cấp oxy cho cơ thể ngay cả khi đã cho hỗ trợ thở máy oxy ví dụ như trường hợp viêm phổi nặng có biến chứng suy hô hấp, hay bệnh nhân chẩn đoán phù phổi cấp kèm theo biểu hiện suy hô hấp nặng...
Hoặc khi phổi không thể thải trừ carbon dioxide ngay cả khi đã có sự hỗ trợ từ máy thở, hoạt động bơm của tim không đủ cung cấp máu cho cơ thể. Hoặc có thể chỉ định áp dụng cho những trường hợp bị bệnh lý về tim phổi và đang trong thời gian chờ nội tạng để được cấy ghép.




















Vui lòng nhập nội dung bình luận.