- Bầu cử Tổng thống Mỹ 2024
- Nhìn lại Hội nghị Thủ tướng đối thoại với nông dân 2023
- Chủ tịch Hội NDVN- Bộ trưởng TNMT lắng nghe nông dân nói
- Kỷ nguyên mới - Kỷ nguyên vươn mình
- Tháo gỡ điểm nghẽn thể chế
- Kỳ họp thứ 8 Quốc hội khóa XV
- Căng thẳng Triều Tiên - Hàn Quốc đang gia tăng
- Diễn đàn Nông dân quốc gia lần thứ IX - 2024
Chủ đề nóng
- Đăng nhập
- Đăng ký
- ×
Vui lòng đăng nhập hoặc đăng ký để gửi bình luận
Khi nhấn đăng nhập đồng nghĩa với việc bạn đã đồng ý với điều khoản sử dụng của báo Dân Việt
Đăng nhập
Họ và tên
Mật khẩu
Mã xác nhận

Khi nhấn đăng ký đồng nghĩa với việc bạn đã đồng ý với
điều khoản sử dụng của
báo Dân Việt
Đăng ký
Xin chào, !
Bạn đã đăng nhập với email:
Đăng xuất
3 chị em ruột ở Sóc Sơn tử vong nghi do vi khuẩn Whitmore
Diệu Linh
Thứ hai, ngày 18/11/2019 12:38 PM (GMT+7)
Trưa 18/11, Bệnh viện Nhi T.Ư xác nhận, bệnh nhi T.Q.H (SN 2018, trú tại Sóc Sơn, Hà Nội) tử vong ngày 16/11 do bị vi khuẩn Whitmore. Đáng nói, ngày 31/1, anh trai bé H là T.C.V (SN 2014) cũng đã tử vong do bệnh này. Còn tháng 4, chị gái hai bé (SN 2012) cũng đã tử vong do nhiễm khuẩn đường ruột, cùng các triệu chứng mắc bệnh do vi khuẩn Whitmore.
Bình luận
0
Cụ thể, bệnh nhi là T.Q.H (SN 2018, trú tại thôn Đô Lương, xã Bắc Sơn, huyện Sóc Sơn, Hà Nội) có biểu hiện sốt 38,5 độ. Đến 9h ngày 11/11, gia đình đưa trẻ đến Trung tâm y tế xã Bắc Sơn rồi được chuyển đến Bệnh viện đa khoa Sóc Sơn (lúc 11h cùng ngày). Sau đó, gia đình tiếp tục chuyển bé đến Bệnh viện Nhi T.Ư. Đáng tiếc, sau 5 ngày điều trị, bé đã tử vong hôm 16/11. Xét nghiệm cho thấy, trẻ nhiễm vi khuẩn Whitmore.
Liên quan đến ca bệnh của cháu H. này, TS Tạ Anh Tuấn, Trưởng khoa Điều trị tích cực, Bệnh viện Nhi TƯ cho biết thêm, ngay khi cháu V. tử vong, bác sĩ đã lưu ý gia đình cần cho cháu còn lại đi kiểm tra sức khoẻ ngay, khi thấy có dấu hiệu bất thường hoặc tương tự cháu V. cần đưa thẳng đến Bệnh viện Nhi TƯ.
Khi cháu H. nhập viện, do đã biết trước bệnh sử của gia đình nên bác sĩ đã lập tức cho sử dụng kháng sinh mạnh kết hợp thuốc tăng cường miễn dịch. Tình trạng của trẻ sau đó giảm nhưng 3-4 ngày sau, bạch cầu giảm rất nhanh chỉ còn vài trăm, trẻ rơi vào tình trạng suy đa tạng, nguy kịch, không thể cứu được.
Theo TS Tuấn, trong suốt 30 năm làm nghề, đây là lần đầu tiên bản thân ông gặp 2 ca bệnh whitmore liên tiếp trong cùng một gia đình.
Trước đó, Trung tâm Y tế Sóc Sơn (Hà Nội) cũng đã có báo cáo điều tra về 3 ca bệnh Whimore tại gia đình này. Một bệnh nhi là T.C.V (SN 2014) đã tử vong vào ngày 31/1 tại Bệnh viện Nhi T.Ư. Theo lời kể của ông nội bệnh nhân, trước ngày nhập viện (26/10), cháu V bị sốt 38,5 độ C, kèm đau bụng. Gia đình để cháy ở nhà, không điều trị gì. Tuy nhiên đến 5h ngày 27/10, khi con bị nặng hơn, gia đình đưa cháu bé đi Bệnh viện Nhi T.Ư để điều trị. Đến ngày 31/10, cháu V tử vong với chẩn đoán sốc nhiễm khuẩn huyết.

Báo cáo của Trung tâm Y tế Sóc Sơn.
Bệnh nhân được lấy máu xét nghiệm, kết quả dương tính với vi khuẩn Burkholderiapseudomallei (còn gọi là vi khuẩn Whitmore). Tiền sử bệnh nhi cho thấy cháu khỏe mạnh, không mắc các loại bệnh mãn tính.
Còn tháng 4/2019, chị gái của bé V và H là T. Q.T (SN 2012) cũng đã tử vong do nhiễm khuẩn huyết hoại tử đường ruột. Ông nội cho biết, cháu T bị sốt ngày 6/4, gia đình tự mua thuốc điều trị. Nhưng đến chiều 8/4, cháu không đỡ nên đưa đến Bệnh viện đa khoa Sóc Sơn điều trị, tuy nhiên vẫn không đỡ. 2h sáng ngày 9/4, cháu bé được chuyển đến Khoa Cấu cứu Bệnh viện đa khoa Xanh Pôn, nhưng đến 7h sáng cùng ngày, cháu T đã tử vong, chẩn đoán bị nhiễm khuẩn huyết hoạt tử đường ruột.
Điều tra dịch tễ của Trung tâm Y tế Sóc Sơn cũng cho biết, gia đình 3 bệnh nhi này có 7 người (ông bà, bố mẹ và 3 con). Gia đình có ông bà làm ruộng, bố mẹ là công nhân khu công nghiệp Quang Minh, đều khỏe mạnh, không có biểu hiện nghi mắc bệnh. Các hộ gia đình xung quanh nhà bệnh nhân đều không có ai mắc bệnh.
Theo thông tin từ Bệnh viện Nhi T.Ư, hiện, bệnh viện đang phối hợp với Trung tâm Y tế huyện Sóc Sơn để điều tra dịch tễ về chùm ca bệnh Whitmore trong gia đình này.
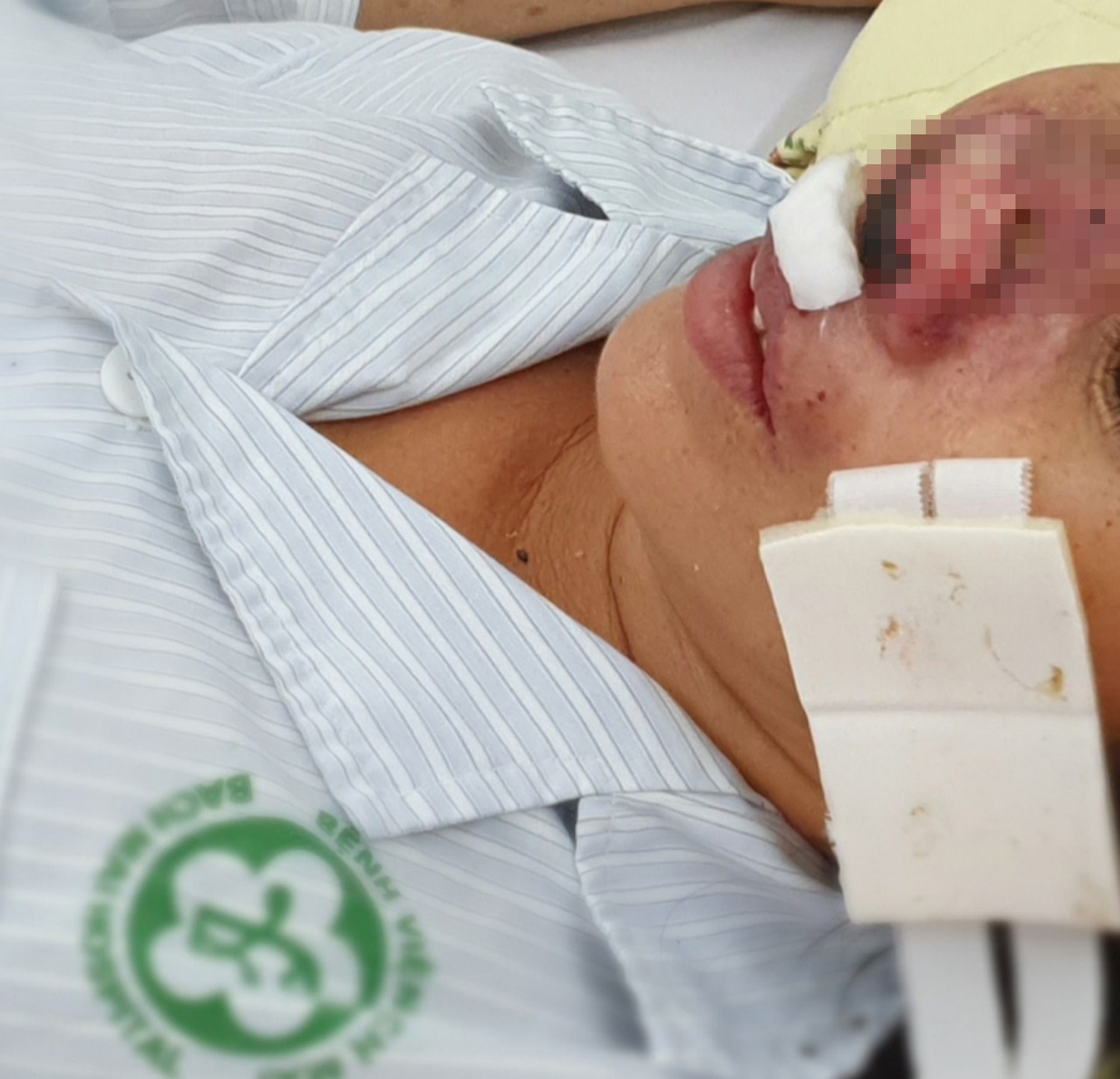
Một ca bệnh Whitmore bị hoại tử mũi điều trị tại Bệnh viện Bạch Mai.
Trước đó, PGS.TS Đỗ Duy Cường - Giám đốc Trung tâm Bệnh nhiệt đới cũng đã cảnh báo về việc xuất hiện trở lại của bệnh do vi khuẩn Whitmore. Theo PGS Cường cho biết, vi khuẩn Whitmore đã bị lãng quên khá lâu. Bệnh được phát hiện ở Việt Nam từ những năm 50 của thế kỷ trước và lưu hành lẻ tẻ tại một số tỉnh phía Nam. Cách đây nhiều năm, mỗi năm mới có 1-2 ca mắc. Tuy nhiên, tính riêng từ đầu năm 2019 đến nay, tại Trung tâm Bệnh nhiệt đới, Bệnh viện Bạch Mai đã ghi nhận tới 20 ca mắc căn bệnh nguy hiểm này, trong đó riêng tháng 8 ghi nhận 12 ca Whitmore nặng được chuyển đến chủ yếu từ các tỉnh phía Bắc và Bắc Trung bộ, trong đó có 4 ca tử vong do vi khuẩn đã “ăn” nhiều cơ quan.
|
“Những người làm việc tiếp xúc nhiều với môi trường đất và nước phải có phương tiện bảo hộ lao động, nếu có trầy xước ngoài da cần điều trị sớm và triệt để. Người bệnh tiểu đường, bệnh phổi và bệnh thận mãn tính có nguy cơ dễ mắc bệnh này với các biểu hiện lâm sàng đa dạng: sốt cao, đau cơ, có các ổ nhiễm khuẩn trên da, áp xe cơ, áp xe gan lách, viêm phổi...”. PGS Đỗ Duy Cường |
“Khi nhiễm whitmore, thông thường, 40-60% bệnh nhân mắc Whitmore sẽ tử vong. Tỷ lệ tử vong sẽ giảm đáng kể nếu bệnh nhân được chẩn đoán đúng bệnh và điều trị kháng sinh theo phác đồ hướng dẫn”, PGS Cường khuyến cáo.
Theo các chuyên gia y tế, vi khuẩn Whitmore sống trong bùn đất và nước, đường lây truyền chủ yếu qua vùng da tổn thương tiếp xúc với vi khuẩn hoặc hít phải các hạt bụi đất chứa vi khuẩn. Do đó, những người lao động chân tay, thường xuyên tiếp xúc với đất, nước có nguy cơ cao mắc loại vi khuẩn nguy hiểm này. Nhất là những người chân tay bị trầy xước, thương tổn da, vi khuẩn càng dễ xâm nhập hơn.
Khi vào cơ thể, Whitmore sẽ tấn công nhiều cơ quan, dẫn đến suy đa tạng rồi sốc, tử vong. Đặc biệt, trên những bệnh nhân có sẵn các bệnh mãn tính như tim mạch, tiểu đường, suy thận…, nguy cơ tổn thương gan, phổi, thận cao hơn, nguy cơ tử vong lớn hơn.
Hình ảnh đáng sợ của vi khuẩn Whitmore
Cao điểm của các ca bệnh thường xảy ra vào mùa mưa tập trung từ tháng 7 đến tháng 11.
Bệnh gặp trên mọi đối tượng từ trẻ sơ sinh đến người già, người khỏe mạnh đến người mắc các bệnh nền như trên. Một số báo cáo cho thấy, tùy thuộc vào từng vùng, tỷ lệ trẻ em mắc bệnh là 5-15% trên tổng số ca mắc bệnh. Khoảng 35% trẻ nhiễm bệnh có biểu hiện viêm mủ tuyến nước bọt mang tai khiến nhiều người lầm tưởng là quai bị, 65% có các biểu hiện khác như viêm phổi, áp xe lách, thận… hoặc các vết mưng mủ ngoài da, đặc biệt là vùng đầu, mặt và cổ.
Ở người lớn, đa số bệnh nhân mắc bệnh có biểu hiện viêm phổi cùng với nhiễm khuẩn huyết, viêm bàng quang, có các vết mưng mủ trên da, một số trường hợp viêm cơ khớp hoặc viêm màng não.
“Do bệnh cảnh lâm sàng đa dạng, phức tạp nên nhiều người đã bị chẩn đoán nhầm sang các bệnh khác như viêm phổi, lao phổi, áp xe cơ, nhiễm trùng huyết do các vi khuẩn khác như tụ cầu, liên cầu… Ngay cả khi được khẳng định chẩn đoán bệnh whitmore, việc điều trị cũng hết sức khó khăn vì phải dùng kháng sinh tấn công liều cao kéo dài liên tục trong ít nhất khoảng 2 tuần, sau đó dùng kháng sinh duy trì khoảng từ 3 đến 6 tháng nữa”, PGS Cường nhận định.
Cũng vì điều trị tốn kém và kéo dài nên không ít bệnh nhân thấy giảm triệu chứng đã bỏ điều trị, dẫn đến việc tái phát bệnh, sức khỏe suy kiệt dần và dẫn đến tử vong.
Mời các bạn đồng hành cùng báo Dân Việt trên mạng xã hội Facebook để nhanh chóng cập nhật những tin tức mới và chính xác nhất.
Tin cùng chuyên mục
Xem theo ngày
Xem
Tin nổi bật







Vui lòng nhập nội dung bình luận.